De laatste maanden is de wereld overvallen door een pandemie. Het Covid-19 virus slaat hard om zich heen. Voor sommigen bekent besmetting het doormaken van een griep, terwijl veel anderen er aan overlijden. Er is ook een groep die een -soms langdurige- intensive care (IC)-periode met kunstmatige beademing nodig heeft om de Corona infectie te kunnen overleven. Na de IC-periode blijken deze patiënten bijzonder verzwakt en lopen niet zelden ook mentaal tegen allerlei problemen aan.
De reactie van de (para-)medische wereld op deze groep patiënten met een nieuw soort aandoening is bijzonder. In no-time worden er vanuit verschillende instellingen revalidatiebehandelingen aangeboden, zijn er opleidingen voor fysiotherapeuten in het behandelen van ex-Corona patiënten. Dit zijn allemaal nobele initiatieven. De vraag die echter gesteld kan (en moet) worden is waar de kennis vandaan komt waarop deze behandelingen zijn gestoeld.
Dit tweede deel over revalidatie van ex-Covid-19 patiënten gaat dieper in op het mechanisme van ademhaling (normaal en mechanisch) en de rol van de buik daarbij.
Onze buik: een rol bij rompcontrole én ademhaling
Wetenschappelijk én klinisch is bekend dat de buikwand een rol speelt bij zowel de stabiliteit van de wervelkolom als de ademhaling. Met betrekking tot de stabiliteit van de wervelkolom wordt onder meer gekeken naar de toename van rigiditeit (stijfheid) bij aanspannen van de buikwand [Hodges]. Bij deze mechanismen wordt voornamelijk uitgegaan van de traditionele ‘Pull en Push’ benadering: het begrijpen van het houdingsapparaat vanuit de samenwerking tussen trekkende elementen (spieren en fascia) en ‘duwende’ elementen (bot).
Dat de buik een rol speelt bij de ademhaling is breed bekend: wie kent niet de term ‘buikademhaling’. Een fenomeen als buikademhaling is vanuit het Pull-Push principe lastig uit leggen, omdat de betrokken structuren vooral ‘weke delen’ zijn, de ribben daargelaten. Vaak wordt aangenomen dat ademhaling plaats vindt door middel van aan- en ontspanning van het diafragma. Het ademhalingsmechanisme is echter een stuk complexer.
De buik als motor achter de ademhaling
‘Buikademhaling’ is een veel gebruikte term. Maar wat impliceert deze term? Halen we adem via onze buik? Dat gebeurt toch alleen in de longen? Hoe heeft de buik daar dan invloed op?
Het begint met de vaststelling dat de buikinhoud overwegend met vloeistof (-achtige structuren) gevuld is. De buik gedraagt zich dus als een met vloeistof gevulde holte (vat). Dit in tegenstelling tot de borstholte die gevuld is met lucht. In technische termen: op de buikholte is hydrauliek van toepassing en op de borstholte pneumatiek. Een kenmerkende eigenschap van een hydraulisch systeem (vloeistof) is dat de inhoud niet (nauwelijks) samengeperst kan worden. Dit in tegenstelling tot een gas. Daarnaast zijn de drukken die hydraulisch opgewekt kunnen worden vele male hoger dan die van een gas-druk systeem. En misschien voelt u hem nu al aankomen: om in te ademen moet de borstholte vergroot worden. Daarvoor moet het diafragma aanspannen om zich de buikholte in te kunnen verplaatsen. De buikinhoud (vloeistof) is echter niet-samendrukbaar. De buikinhoud zal dus moeten verplaatsen om ruimte te maken voor het zakkende diafragma. Om (dieper) te kunnen ademen moet de buikwand ontspannen om de buikinhoud ruimte geven waardoor het diafragma kan zakken. Omgekeerd zal bij uitademing de buikinhoud door de buikwand weer naar boven geduwd worden. Bij rustige ademhaling gebeurt dit op de elasticiteit van de buikwand. Bij een krachtiger ademhaling (inspanning, stemgebruik, blaasinstrument bespelen) zullen de spieren van de buikwand aanspannen waardoor de buikinhoud krachtiger tegen het diafragma wordt gedrukt en er sneller en met controle (door de samenwerking tussen buikwand en diafragma) uitgeademd kan worden.
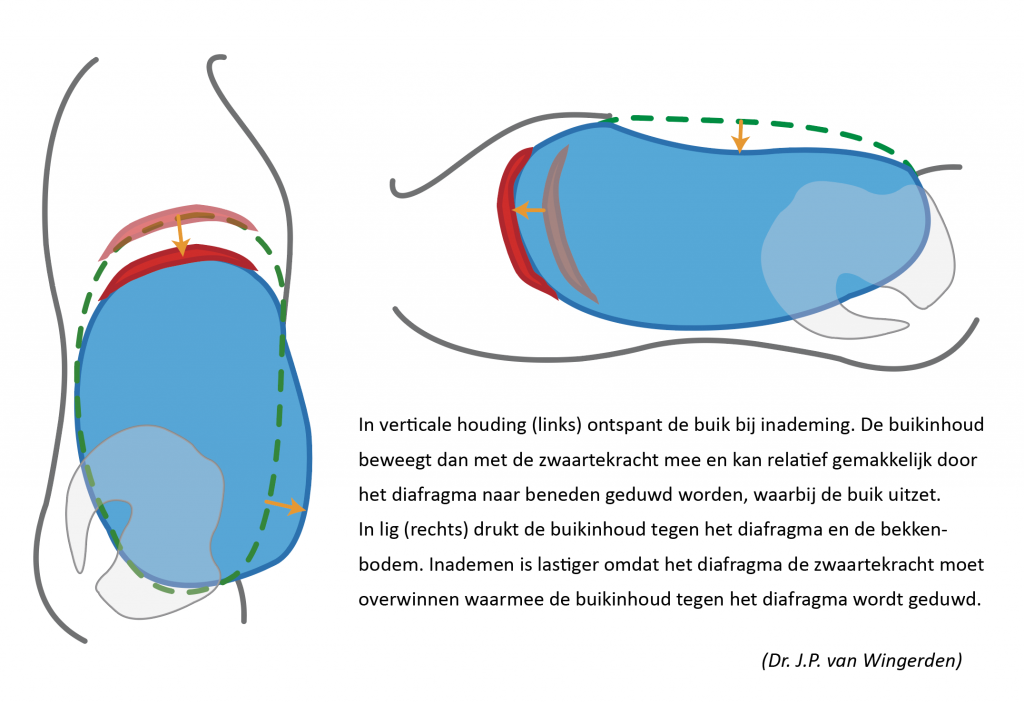
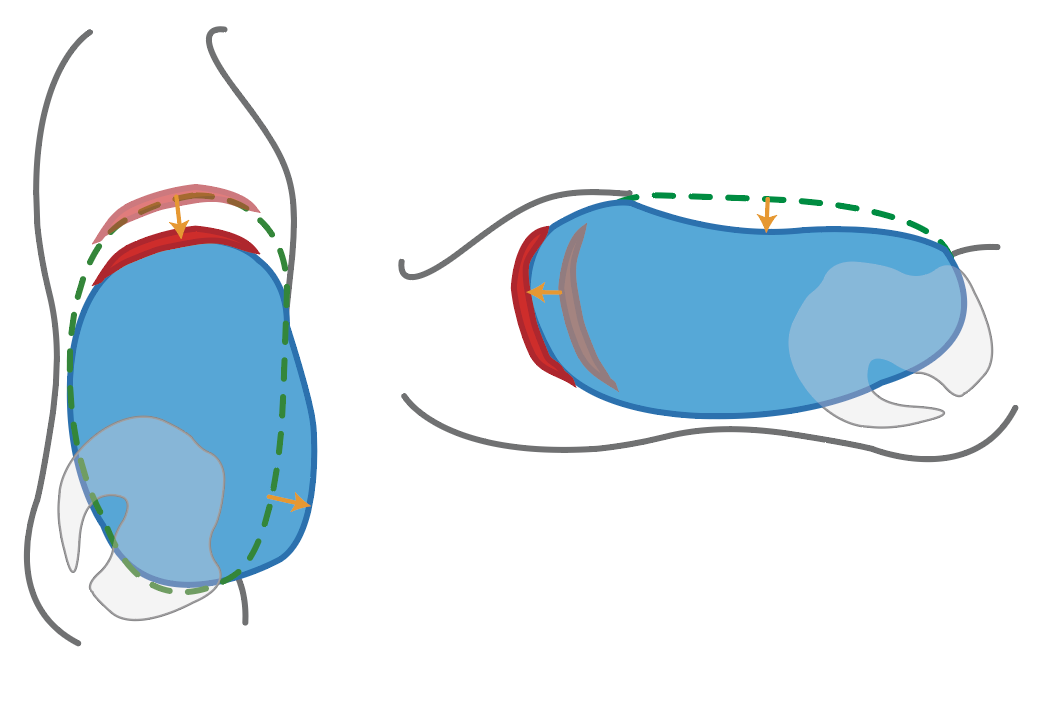
Liggend adem halen
Tot zover is bij deze beschrijving van ademfunctie uit gegaan van een verticale (stand of zit) houding. Deze situatie verandert radicaal wanneer iemand gaat liggen. In de verticale houding neigt de vloeistofkolom van de buik met de zwaartekracht mee naar beneden te zakken. Dit is gunstig voor de in-ademing. En bij de (actieve) uitademing trekken de buikspieren de buikwand weer op en naar binnen. In ruglig ‘vloeit’ de buikinhoud echter naar het laagste punt: aan de onderzijde tegen de bekkenbodem en aan de bovenzijde tegen het diafragma. De buikinhoud wordt in lig door de zwaartekracht veel méér tegen het diafragma gedrukt dan in de verticale houding. Om in te kunnen ademen zal het diafragma ook harder moeten werken. Dit fenomeen is bekend bij patiënten met een verlamming van de het diafragma. In verticale houdingen kunnen deze patiënten ademen, maar op de rug liggend stikken ze omdat ze het diafragma niet in een in-ademhalingsstand kunnen krijgen.
Zeer waarschijnlijk is dit een van complicerende factoren van mechanische beademing zoals op IC’s gebeurt. Je vraagt je af of er ooit geprobeerd is patiënten meer verticaal te beademen? Dan zou de buikinhoud méé, in plaats van tegen werken.
Kunstmatige beademing op de IC: Passieve ademhaling in lig
Het beademen op de IC loopt vanuit dit perspectief tegen twee problemen aan: 1. de patiënt is in (kunstmatige) coma en ademt niet zelf en 2. De patiënt ligt, waardoor de buikinhoud tegen het diafragma drukt. Deze problemen worden overwonnen door lucht met aanzienlijke kracht de longen in te blazen. De druk moet zo hoog zijn dat de ribben kunnen uitzetten en het diafragma, mét de buikinhoud de buikholte in wordt gedrukt. Met mechanische ventilatie (pneumatiek) moet het sterkere pneumatische systeem in beweging worden gezet. Deze hoge drukken zijn funest voor de longblaasjes die in principe functioneren met een omgekeerd mechanisme: door vergroting van de longinhoud worden de longblaasjes open getrokken en wordt er lucht aangezogen. Bij de mechanische ventilatie wordt de lucht onder druk ingespoten. In de praktijk blijkt dat de longblaasjes niet goed bestand zijn tegen mechanische ventilatie onder druk kenmerkend door de vorming van atelectasen.
Maar hiermee is nog niet verklaard waarom de rompspieren van mechanisch beademde patiënten zo snel atrofiëren. Dit wordt in de volgende column nader besproken.
(Het eerste deel uit deze serie kunt u hier lezen: https://www.spineandjoint.nl/publicaties/revalideren-na-corona-covid-19-hoe-dan-deel-1/)